Coșul este gol: 0,00 lei

Siguranța statinelor
Statinele sunt inhibitori de HMG-CoA reductază și sunt recomandate de ghidurile europene pentru prevenția bolilor cardiovasculare și tratamentul dislipidemiilor.
Studii mari, randomizate și controlate au evaluat raportul beneficiu-risc pentru această clasă de medicamente.
Este nevoie să cunoaștem efectele administrării pe termen lung și să evaluăm corect percepția pacienților și specialiștilor despre reacțiile adverse ale statinelor.
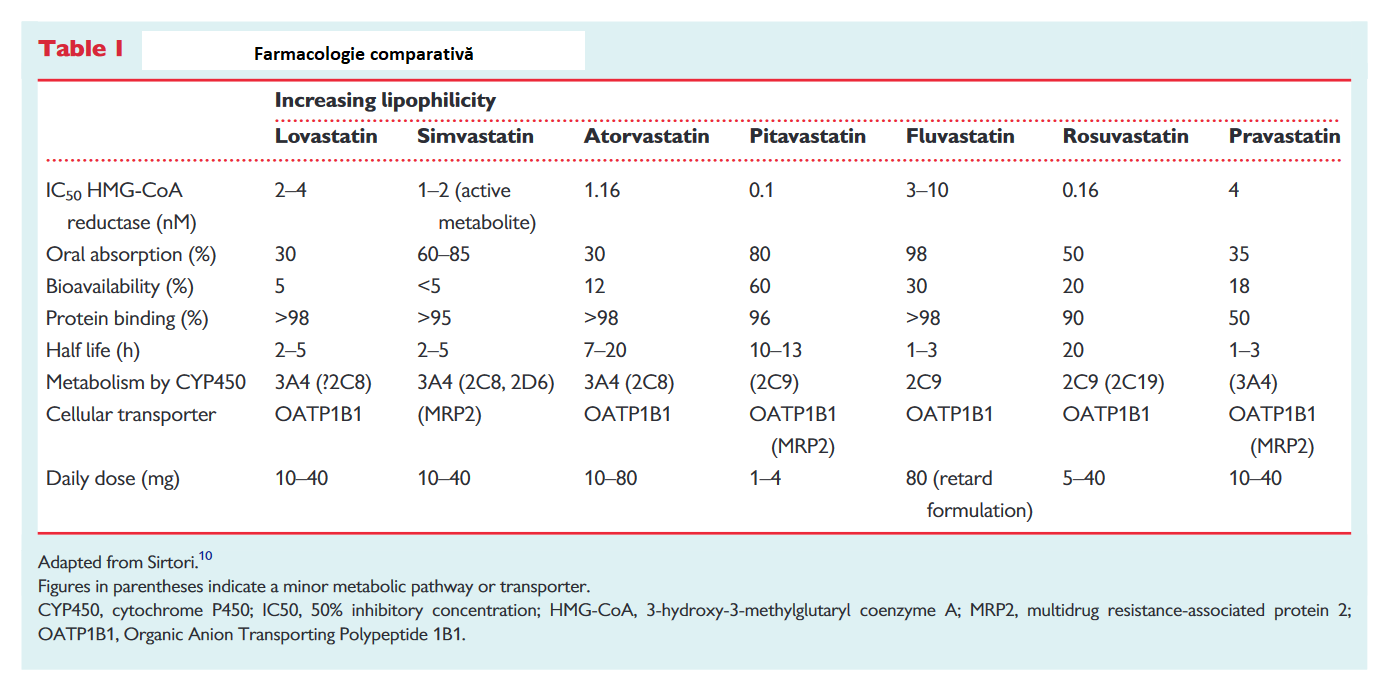
Punctul de pornire este cunoașterea farmacologiei statinelor (Tabel I)
Simptome musculare asociate statinelor
Reacțiile adverse musculare (1-2 pacienți din 1000) sunt cele mai întâlnite în practică și influențează semnificativ aderența la tratament. Unele studii demonstrează efectul nocebo* la utilizatorii de statine. Suprainformarea, mediatizarea agresivă și eronată pot crește semnificativ efectul nocebo.
*Nocebo = reacție nedorită, atribuită utilizării medicamentelor după informarea pacientului despre reacțiile adverse posibile. Pacienții susceptibili la efectul nocebo, raportează mai frecvent reacții adverse, deși nu pot fi atribuite direct substanței active.
Simptome musculare:
- Dureri sau slăbiciune musculară la nivelul picioarelor, spatelui, șoldului
- Simptomele sunt proximale și simetrice, de obicei
- Apar după 4-6 săptămâni de la inițierea tratamentului cu statine SAU în caz de interacțiuni medicamentoase SAU în caz de creșterea dozei
- Persoanele de sex feminin și peste 80 de ani sunt mai expuse la aceste reacții
- După întreruperea tratamentului, aceste simptome dispar DAR reapar, de obicei, la reluarea tratamentului
- Pentru a verifica cauzalitatea, se recomandă determinarea CPK-MM
Efectele statinelor asupra homeostaziei glucozei
Studiile randomizate și controlate (peste 90.000 de pacienți sub tratament cu statine) au demonstrat creșterea incidenței diabetului zaharat cu 9%, dar statinele au prevenit 5 evenimente cardiovasculare primare.
Pacienții care sunt predispuși la sindromul metabolic, au o incidență mai crescută de diabet zaharat asociat utilizării statinelor în doze mari.
Pacienții care au dezvoltat diabet zaharat nou au avut totuși, risc de evenimente cardiovasculare mai mic. Acest lucru dovedește utilitatea statinelor la pacienți cardiaci. Alte studii observaționale au arătat reducerea complicațiilor micro- și macrovasculare la pacienți cu diabet zaharat și care se află sub tratament cu statine.
Mesaje cheie:
- Statinele sunt asociate cu apariția diabetului zaharat în special la pacienți cu risc (sindrom metabolic, prediabet)
- Cazuri noi de diabet: 1 din 1000 pacienți DAR statinele previn 5 evenimente cardiovasculare
- Pacienții trebuie informați asupra beneficiul prevenirii evenimentelor cardiovasculare (infarct miocardic etc.) oferite de statine versus dezvoltarea diabetului zaharat
Efectele statinelor asupra funcției cognitive
În cadrul demențelor, primul loc este ocupat de boala Alzheimer. Studii epidemiologice au arătat o corelație strânsă între hipercolesterolemie și dezvoltarea bolii Alzheimer.
Există anumite studii mai vechi, care presupun afectarea funcției cognitive la pacienți sub tratament cu statine datorită scăderii colesterolului circulant. Însă, creierul primește suficientă cantitate de colesterol din sinteza endogenă, fără ca această cantitate de colesterol să fie afectată de statine. Prin urmare, studii recente afirmă efectul contrar al statinelor asupra creierului: scăderea riscului de demență. Mecanismul propus este păstrarea sănătății vaselor de sânge de către statine (efect pleiotropic), care pot astfel furniza suficientă cantitate de sânge oxigenat către creier.
Mesaje cheie:
- Statinele nu influențează negativ funcția cognitivă
- Statinele pot avea rol protector în demențe tip Alzheimer
Efectele statinelor asupra funcției hepatice
Cele mai frecvente insuficiențe hepatice acute sunt cauzate de medicamente și pot fi depistate prin dozarea markerilor sanguini: ALAT (alanin-aminotransferaza), ASAT (aspartat-aminotransferaza), GGT (gama-glutamil-transferaza), ALP (fosfataza alcalină) și bilirubina totală.
În majoritatea cazurilor insuficiențele hepatice cauzate de medicamente sunt rare, idiosincrazice și impredictibile.
Statinele pot crește enzimele hepatice (ASAT, ALAT) la 0.5-2% din pacienți în primele 3 luni de tratament, care apoi, revin la valori normale prin continuarea tratamentului. Efectul asupra enzimelor hepatice este unul
doză-dependentă și se observă mai frecvent la: atorvastatină, fluvastatina, lovastatină și simvastatină.
Relevanța clinică este una slabă, deoarece mai multe studii pe aprox. 14.000 pacienți au arătat o persistență ale valorilor enzimelor hepatice (valori de 3 ori mai mari față de limita superioară) nesemnificativă:
- 0.2% placebo
- 0.1% atorvastatină 10 mg
- 0.6% atorvastatină 80 mg
O meta-analiză implicând peste 120.000 de pacienți cu afectare hepatică cronică (steatoză, infecție cu virusul B sau C etc.) care erau sub tratament cu statine a arătat câteva efecte benefice majore:
- Decompensări hepatice mai puține
- Mortalitate mai scăzută
- Reducerea tensiunii portale
Statinele nu se prescriu pacienților cu hepatită acută cu virusul B până la normalizarea enzimelor hepatice.
Afectarea hepatică severă în urma utilizării statinelor este una foarte scăzută: 1 caz din 1.000.000 pacienți.
Când se monitorizează enzimele hepatice?
Recomandările actuale nu propun monitorizarea enzimelor hepatice, deoarece este nevoie de 300.000 de testări pentru a detecta 110 creșteri ale enzimelor hepatice, din care 0.1 caz va prezenta o afectare hepatică severă.
ASAT, ALAT, GGT se vor monitoriza doar dacă pacientul acuză simptome care pot fi asociate hepatotoxicității (slăbiciune, pierderea poftei de mâncare, dureri abdominale, urină închisă la culoare, îngălbenirea sclerei sau
ale tegumentelor).
Oprirea tratamentului cu statine expune pacientul la riscuri cardiovasculare!
Când se recomandă oprirea tratamentului cu statine?
Când enzimele hepatice depășesc de 3 ori valoarea limitei maxime.
Mesaje cheie:
- Terapia cu statine reduce riscul accidentelor vasculare cu 15-30% per mmol LDL-Col scăzut
- Reacțiile adverse hepatice sunt comparabile cu placebo, la doze mici și medii
- Hepatotoxicitate moderată sua severă este extrem de rară
- Atorvastatină, fluvastatina, simvastatina și lovastatina în doze mari sunt responsabile de cele mai multe afectări hepatice
Concluzii
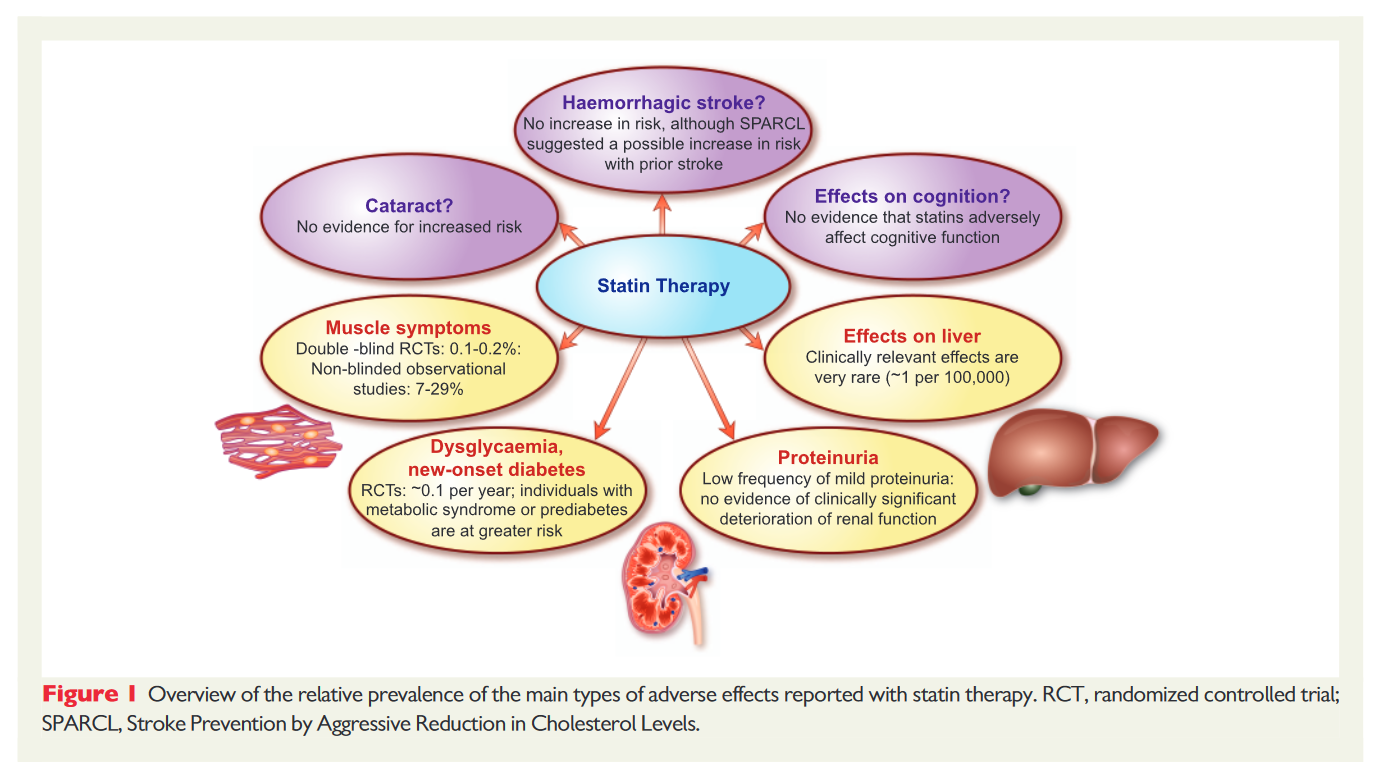
Reacțiile adverse asociate utilizării statinelor (Figura I) sunt de cele mai multe ori percepute exagerat datorită mass-media.
Utilizarea lor cronică este considerată sigură.
Este important să ținem cont de recomandările ghidurilor europene recente privind prevenirea bolilor cardiovasculare și managementul dislipidemiilor pentru a oferi pacienților farmacoterapie individualizată și bazată pe dovezi științifice.
Totodată beneficiul cardiovascular al tratamentul cu statine depășește cu mult riscul de reacții adverse.
Bibliografie orientativă:




Alexandra
Cum se procedeaza in cazul unui pacient care a avut avc hemoragic in trecut? Este sigura administrarea de statine in acest caz?
Farmacist clinician SzS
Bună seara,
Așa cum indică studiile, statinele pot fi administrate pacienților cu AVC hemoragic în trecut. Consensul general este că beneficiile statinelor depășesc riscurile asociate la această categorie de pacienți.
emil
Dincolo de faptul cunoscut că medicamentele de tip statină epuizează corpul de doi nutrienți esențiali: coenzima Q10 și seleniul, ele sunt de asemenea, miotoxice și neurotoxice. Deoarece inima este unul dintre cele mai saturaţi mușchi, cu nervi din corpul uman, aceste două moduri de toxicitate combinate reprezintă o „furtună perfectă” de cardiotoxicitate – o ironie amară având în vedere că medicamentele statine sunt promovate ca având proprietăţi cardioprotectoare „salvatoare”. https://www.greenmedinfo.com/toxic-ingredient/statin-drugs